LA SARCOIDOSE
La sarcoïdose est une maladie rare qui devient une maladie chronique qui peut toucher n’importe quel organe du corps, mais qui touche en général les poumons.
Elle se caractérise par la formation de granulome dans les tissus et est souvent associée à une inflammation.
La cause exacte de la sarcoïdose est inconnue, mais il semble qu’elle soit liée à une réaction du système immunitaire.
Maladie rare de cause inconnue, la sarcoïdose se développe principalement entre l’âge de 20 et 40 ans et touche en priorité les personnes d’ascendance européenne ou afro-américaine.
Elle affecte les poumons chez près de 9 patients sur 10, mais chez certain patient se résout souvent d’elle-même.
Elle peut toutefois prendre des formes variées et entraîner des complications graves.
La sarcoïdose n’est pas une maladie bénigne.
Définition : qu’est-ce que la sarcoïdose, le syndrome de Löfgren, de Heerfordt et le syndrome de Blau ?
La sarcoïdose (également appelée maladie de Besnier-Boeck-Schaumann) est une maladie inflammatoire dont la cause est encore inconnue.
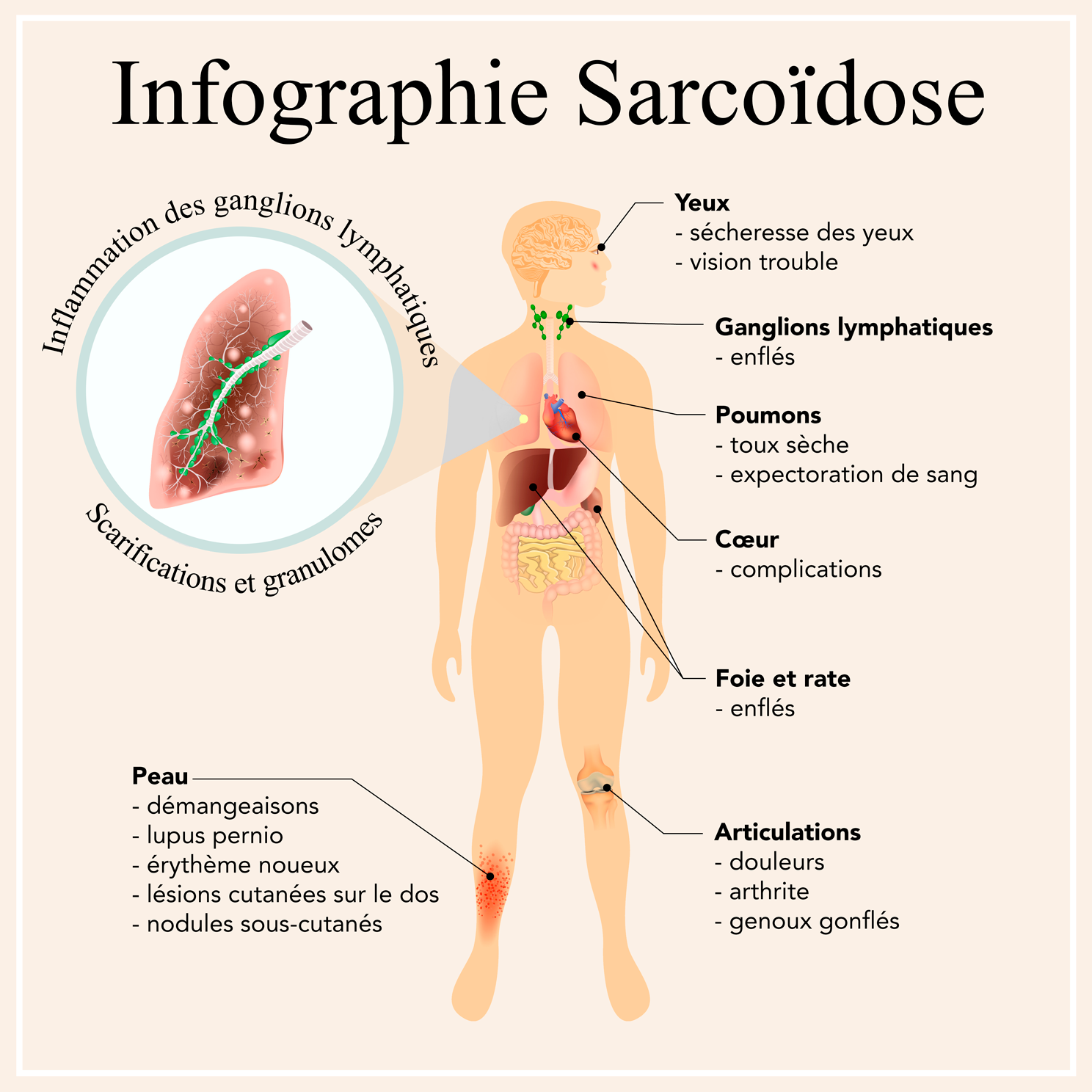
Elle peut toucher plusieurs organes, comme les poumons, les ganglions, les yeux, le cœur, les reins, etc.
Dans la grande majorité des cas, elle affecte les poumons en entraînant des difficultés respiratoires.
La sarcoïdose se présente sous trois grandes formes :
- le syndrome de Löfgren : il se caractérise par trois symptômes spécifiques : de l’arthrite, une hypertrophie des ganglions dans la région qui relie les poumons au cœur et à la trachée, et des érythèmes noueux. Il disparaît généralement sans traitement, mais des anti-inflammatoires non stéroïdiens peuvent aider à soulager les symptômes ;
- le syndrome de Heerfordt : également appelé fièvre uvéo-parotidienne, il se caractérise par un gonflement de la glande parotide, une fièvre chronique, une inflammation oculaire, et dans certains cas des troubles ou une paralysie du nerf facial. Il peut également disparaître spontanément, et les traitements proposés sont les mêmes que dans le cadre d’un syndrome de Löfgren ;
- le syndrome de Blau : les symptômes se manifestent avant l’âge de 4 ans et comprennent de l’arthrite, des éruptions cutanées et une inflammation de l’œil.
Quelles sont les causes de la maladie ?
À l’heure actuelle, la cause exacte de la sarcoïdose reste inconnue.
Selon certaines hypothèses, la maladie pourrait apparaître à la suite d’une réaction excessive ou trop prolongée du système immunitaire face à un élément étranger (polluants, poussières, bactéries, champignons, virus, etc.).
Les personnes atteintes de sarcoïdose pourraient en effet être particulièrement sensibles à ces éléments présents dans l’environnement.
Leur système immunitaire réagit donc de façon excessive en provoquant des zones d’inflammation dans lesquelles s’accumulent des granulomes (tumeurs de nature inflammatoire).
La raison qui explique le dérèglement du système immunitaire n’est en revanche pas encore connue.
Des facteurs génétiques pourraient entrer en compte.
Quels sont les symptômes ? (pulmonaire, cutanée, articulaire, neurologique, oculaire) ?
De façon très rare, la sarcoïdose n’entraîne aucun symptôme.
La maladie est donc découverte par hasard, suite à des examens menés pour d’autres problèmes de santé.
Elle peut ainsi être révélée par des analyses sanguines, une radiographie ou un scanner du thorax.
Lorsqu’elle occasionne des symptômes, la sarcoïdose peut se manifester de façon diverse selon les organes affectés.
Puisqu’elle touche plus particulièrement les poumons, les symptômes les plus fréquents sont : une toux sèche et persistante pendant plus de deux semaines et/ou un essoufflement anormal.
La maladie peut aussi causer :
- des lésions de la peau ;
- des troubles de la vue (ou une rougeur de l’œil) ;
- des douleurs articulaires ;
- une augmentation du volume des ganglions ;
- de la fatigue ;
- de la fièvre ;
- des sueurs nocturnes ;
- une perte de poids.
Quel diagnostic pour déterminer la sarcoïdose ?
Pour diagnostiquer une sarcoïdose, les médecins s’appuient généralement sur deux facteurs : une augmentation du volume des ganglions lymphatiques et des résultats anormaux à la tomodensitométrie (TDM) ou à la radiographie du thorax.
Pour confirmer le diagnostic, une biopsie est nécessaire pour mettre en avant la présence de granulomes.
Pour cela, un prélèvement de tissu est réalisé sur un organe atteint (peau, poumon, ganglions entre les poumons, rein, etc.).
Un bilan complet est nécessaire, c’est pourquoi d’autres examens sont généralement menés, tels qu’une radiographie pulmonaire, un examen du souffle (exploration fonctionnelle respiratoire) et un scanner thoracique lorsque la sarcoïdose touche les poumons.
En cas d’atteinte cardiaque, un électrocardiogramme et une échographie cardiaque peuvent être nécessaires.
Des analyses d’urines, des examens ophtalmologiques, des analyses de sang ou encore une IRM pourront venir compléter le diagnostic selon les organes atteints.
Quels traitements pour la sarcoïdose ?
Il n’existe aucun traitement spécifique pour soigner la sarcoïdose, et dans la majorité des cas, la maladie disparaît d’elle-même en 2 ou 3 ans.
Pour les cas les plus sévères, il est toutefois possible de mettre en place un traitement qui a pour objectif de soulager les symptômes.
La corticothérapie sur le long terme fait ainsi partie des traitements privilégiés.
L’administration de corticoïdes a pour but de limiter le processus inflammatoire qui intervient généralement en cas de sarcoïdose.
D’autres médicaments peuvent également être proposés en cas d’intolérance aux corticoïdes ou de réponse insatisfaisante à la corticothérapie.
C’est par exemple le cas des antipaludéens de synthèse, des immunosuppresseurs ou encore, de façon exceptionnelle, des anti-TNF alpha.
Quelles sont les complications possibles ?
Chez environ deux tiers des personnes atteintes, la sarcoïdose s’améliore ou disparaît spontanément en quelques mois ou en quelques années.
Chez un tiers des malades, l’évolution peut en revanche être chronique ou progressive.
Chez 10 à 20 % des personnes touchées, la sarcoïdose peut entraîner une invalidité grave à cause des lésions qui se développent au niveau des yeux, des poumons ou d’autres organes.
Dans les cas les plus sévères, des complications peuvent également apparaître.
Parmi celles-ci, la plus fréquente est la fibrose pulmonaire (formation de « cicatrices » au niveau des poumons). Le taux de mortalité de la sarcoïdose est quant à lui compris entre 1 et 8 %.